Переломы лучевой кости бывают очень разными. На этой страничке будут приведены иллюстрации по данной теме.
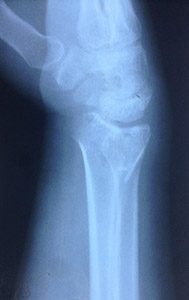
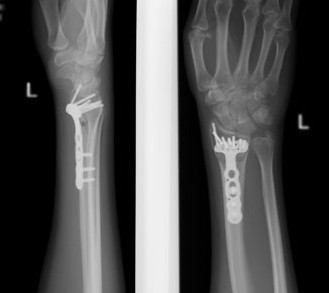
1. Внутрисуставной оскольчатый перелом дистального метаэпифиза лучевой кости со смещением отломков. Тип С3 по классификации АО
Такой перелом требует максимально точного сопоставления отломков для восстановления суставной поверхности. Больше внимания следует уделять фасетке полулунной кости, т.к. основная нагрузка ложиться именно на нее.
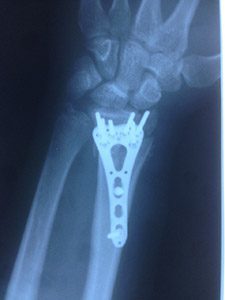
Результат остеосинтеза пластиной и винтами с вариабильным углом блокирования.
|
Результат остеосинтеза пластиной и винтами с вариабильным углом блокирования.
|
Восстановлена длина лучевой кости, ладонный наклон суставной поверхности (radius tilt), максимально возможная репозиция суставной поверхности. В дистальном ряде на пластине использованы пины (гладкие столбики), а не винты с резьбой.
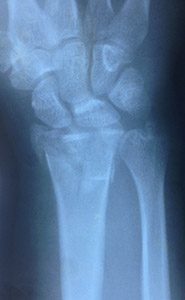
2. Внутрисуставной перелом дистального метаэпифиза лучевой кости со смещением отломков. Тип С1 по классификации АО
В данном случае основной проблемой является не смещение мелких отломков и нарушение конгруэнтности суставной поверхности лучевой кости, но укорочение и сохранение тыльного смещения, несмотря на попытку репозиции.
Перелом лучевой кости со смещением. Тип С1.
Перелом лучевой кости со смещением. Тип С1. После закрытой ручной репозиции.
Рентгеновский снимок перелома лучевой кости после операции.
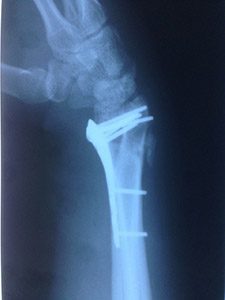
Удовлетворительного положения отломков удалось достичь только после открытой репозиции и фиксации пластиной.
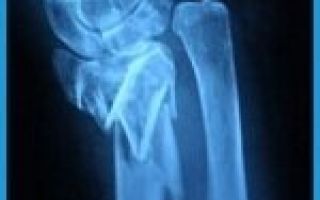
3. Перелом диафиза лучевой кости с вывихом головки локтевой кости. Перелом Галеацци
Переломы диафиза костей предплечья являются по определению очень нестабильными, требуют строгого анатомичного сопоставления отломков, также как и внутрисуставные переломы.
Перелом диафиза лучевой кости со смещением, вывих головки локтевой кости.
Выполнен остеосинтез LCP пластиной и винтами 3,5мм. Достигнуто анатомичное сопоставление отломков «зубец в зубец» и межфрагментарная компрессия на пластине. Блокирующие винты по краям для дополнительной стабильности.
Рентгеновский снимок после операции по остеосинтезу диафиза лучевой кости.
После фиксации перелома нестабильность дистального радиоульнарного сочленения (DRUJ) устранена двумя спицами, проведенными в положении супинации.
|
Мuenster splint — шина, блокирующая пронацию/супинацию. |
Ортез из низкотемпературного пластика |
Особенностью послеоперационного ведения этого перелома является иммобилизация с помощью спиц и внешней иммобилизации в течение 6 недель. Это необходимо для заживления дистального лучелоктевого сочленения.
4. Внутрисуставной перелом головки лучевой кости со смещением. Тип В2
|
Внутрисуставной перелом головки лучевой кости со смещением. Боковая проекция. |
Внутрисуставной перелом головки лучевой кости со смещением. Прямая проекция. |
Перелом головки лучевой кости может препятствовать ротационным движениям предплечья и боковой нестабильности локтевого сустава.
|
Рентгеновские снимки локтевого сустава после операции по остеосинтезу головки лучевой кости. Прямая проекция. |
Рентгеновские снимки локтевого сустава после операции по остеосинтезу головки лучевой кости. Боковая проекция. |
- Анатомичное сопоставление отломков пластиной и винтами 2,0 мм.
- Движения в локтевом суставе разрешены, чтобы минимизировать вероятность контрактуры локтевого сустава.
- Возможно, Вас заинтересует:
Источник: https://HandClinic.pro/takie-raznye-perelomy-luchevoj-kosti/
Лечение переломов лучевой кости
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку. Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть зажаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого (лучезапястного) сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним.
Раньше такие переломы лечили только консервативно, в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть больше.
Консервативное лечение перелома лучевой кости (гипсовая или пластиковая повязка)
При переломах без смещения можно применять консервативное лечение – в гипсовой повязке или использовать пластиковый гипс, который более комфортен и не боится воды. Средний срок пребывания в гипсе – около 6 недель.
Однако, данный метод лечения имеет свои недостатки — после консервативного лечения сустав требует разработки движений, реабилитации.
При лечении перелома даже с небольшим смещением отломков, в гипсе может произойти вторичное смещение отломков из-за особенностей анатомии лучевой кости.
Оперативное лечение перелома лучевой кости (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость первично срастается примерно за 6-8 недель, однако полная перестройка кости продолжается до 2 лет после перелома. Спустя этот срок пациент может начинать полноценно пользоваться рукой.
Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже в первые сутки после вмешательства.
Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
- В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации –пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами или спицами.
- В ряде случаев при выраженном отеке вначале на кисть накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор, в зависимости от типа перелома).
- Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости.
После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета.
После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней.
Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи).
В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой).
Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной.
Кость разобщается, выставляется в правильное положение и фиксируется.
Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет.
Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии.
Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Запись на консультацию по вопросу лечения переломов лучевой кости: 8 (495) 155-19-61, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Источник: http://shishkin.su/index.php/2-uncategorised/6-distalr
Перелом лучевой кости в типичном месте
… является самой распространенной травмой опорно-двигательного аппарата и наиболее частым повреждением предплечья, занимает ведущее место в общей картине травматизма.
Травма «перелом лучевой кости в типичном месте» (перелом дистального метаэпифиза лучевой кости) носит преимущественно сезонный (зимний) характер. В подавляющем большинстве случаев травма происходит при падении на разогнутую в локтевом суставе руку. В структуре пострадавших преобладают женщины, повреждения у которых отмечают в 70% всех случаев. Причем значительное количество переломов возникает в постменопаузальном периоде. Этот объясняется тем, что у лиц женского пола раньше развивается остеопороз.
Довольно часто высокоэнергетическая травма дистального метаэпифиза лучевой кости приводит к осложнениям: нейропатиям срединного и локтевого нервов, повреждению мышц и сухожилий предплечья (мышцы квадратного пронатора, сухожильно-мышечной части длинного сгибателя 1 пальца, глубоких сгибателей 2 и 3 пальцев).
В диагностике переломов особое значение придают характеру смещения отломков, который в первую очередь зависит от положения верхней конечности при падении.
Если в момент травмы кисть находилась в положении разгибания (разгибательный перелом или Перелом Коллеса), то смещение дистального отломка или отломков лучевой кости приобретает экстензионный характер, которое считают более благоприятным для консервативного лечения.
Если же кисть пострадавшего в момент травмы занимала положение сгибания (сгибательный перелом или перелом Смита), то смещение наступает по флексионному типу (см. схему).
Этот вид перелома чаще характеризуется более сложным течением и неудовлетворительными исходами консервативного лечения, что связано со значительным количеством возникающих вторичных смещений.
Но необходимо учитывать, что варианты смещений при переломах данной локализации не ограничиваются только тыльным или ладонным направлениями. Дистальный фрагмент может смещаться в лучевую, локтевую стороны, а также вокруг оси лучевой кости. Степень смещения колеблется от минимальной величины до грубого углового или осевого смещения. Повреждения данной области, возникающие в результате высокоэнергетической травмы, часто сочетаются с переломами дистальной части локтевой кости, переломами и вывихами костей запястья, а также с переломами остальных костей скелета. В 70-80% случаев переломы дистального отдела лучевой кости сопровождаются переломом шиловидного отростка локтевой кости, который носит отрывной характер.
Классификация переломов дистального метаэпифиза лучевой кости. В настоящий момент в большинстве клиник (в т.ч.
Европы) используют классификацию международной ассоциации остеосинтеза (АО), которая подробно описывает все виды повреждений дистального отдела лучевой кости.
Она основана на клинико-рентгенологической характеристике и подразделяет переломы вышеуказанной области на три группы (А, В, С) от наиболее простой к наиболее сложной форме, каждая группа подразделяется на три подгруппы (см. схему):
- А — внесуставной перелом: А1 — локтевой кости, лучевая интактна; А2 — лучевой кости, простой или вколоченный; А3 — лучевой кости, оскольчатый;
- В — частичный внутрисуставной перелом: В1 — лучевой кости, сагиттальный; В2 — лучевой кости, фронтальный, тыльный край; В3 — лучевой кости, фронтальный, ладонный край;
- С — полный внутрисуставной перелом лучевой кости: С1 — внутрисуставной простой, метафизарный простой; С2 — внутрисуставной простой, метафизарный оскольчатый; С3 — внутрисуставной оскольчатый.
Диагностика включает выяснение обстоятельств и механизма травмы, определение травмирующего фактора, клинический осмотр, ортопедическую, неврологическую диагностику и различного вида рентгенологические исследования. При осмотре определяется отек в области дистального отдела предплечья, лучезапястного сустава и кисти, болезненность при пальпации в зоне повреждения, патологическая подвижность и крепитация костных отломков. Также, в случаях переломов со смещением определяется «штыкообразная» деформация. Активные движения в лучезапястном суставе резко ограничены и болезненны, пассивные также вызывают у пострадавших резкую боль. При осмотре обязательно следует проводить ортопедическую неврологическую диагностику для выявления или исключения повреждения срединного и локтевого нервов в результате сдавления отломком или гематомой, что, несомненно, влияет на выбор тактики лечения пациентов. В обязательном порядке необходимо выполнить рентгенографию лучезапястного сустава в 2-х проекциях с захватом пястно-фаланговых и локтевого суставов, даже если диагноз не представляет сложностей. Данное исследование позволяет уточнить характер перелома, количество отломков, их смещение, наличие внутрисуставных фрагментов и их ротацию, исключить другие повреждения предплечья и костей запястья. Обязательно необходимо оценить состояние дистального лучелоктевого сочленения, чем некоторые врачи пренебрегают.
При недостаточной информативности плоскостной рентгенограммы лучезапястного сустава, выполненной в 2-х проекциях, а также при наличии оскольчатых переломов с внутрисуставными фрагментами показана рентгеновская компьютерная томография (КТ) области лучезапястного сустава. Данное исследование позволяет (помогает):
- более четко определить характер смещения отломков, импрессию суставной поверхности лучевой кости, количество фрагментов, дает более качественное представление о состоянии дистального лучелоктевого сочленения;
- выбрать наиболее рациональный метод лечения для данного вида повреждения и планировать этапы операции.
Обратите внимание: КТ как обязательное исследование необходимо проводить только в действительно сложных для диагностики случаях: многооскольчатые открытые и закрытые внутрисуставные переломы со смещением, в том числе со значительной импрессией кости в области суставной поверхности лучевой кости.
Лечение. В основе успешного лечения перелома дистального метаэпифиза лучевой кости лежит индивидуальный подход к каждому пациенту, учитывающий возраст и пол пострадавшего, характер повреждения, состояние костной структуры и время, прошедшее после травмы.
Залогом успешного лечения оскольчатых внутрисуставных переломов является восстановление анатомических структур лучезапястного и дистального лучелоктевого суставов, обеспечение прочной фиксации отломков и ранней функции суставов.
Существуют консервативные и оперативные методы лечения.
Выбор тактики лечения определяется следующими факторами:
- смещение и ротация отломков;
- наличие внутрисуставных фрагментов;
- состояние мягкотканых образований в области лучезапястного сустава;
- сопутствующая неврологическая симптоматика;
- время, прошедшее после травмы.
При оскольчатых внутрисуставных переломах дистального конца лучевой кости без смещения отломков применяют консервативное лечение, которое заключается в иммобилизации верхней конечности гипсовой повязкой от головок пястных костей до средней трети плеча в положении супинации и сгибания конечности в локтевом суставе под углом 90о. При внесуставных переломах и внутрисуставных со смещением (по классификации АО — А.2, А.3,С.1, С.2, С.3) также можно использовать метод одномоментной закрытой ручной репозиции с фиксацией гипсовой повязкой по вышеуказанному принципу, кисть находится в положении супинации.
Недостатки консервативного лечения (часто отрицательные особенности иммобилизации не зависят от ее вида и длительности):
- вторичное смещение отломков в гипсовой повязке;
- сдавление гипсовой повязкой мягких тканей предплечья;
- поздняя функция суставов;
- недостаточная репозиция отломков (особенно в случае импрессии суставной поверхности).
Использование оперативных методов лечения позволяют достичь точного восстановления анатомии суставных поверхностей и удержания отломков в правильном положении. Некоторые авторы используют метод закрытой репозиции под контролем электронно-оптического преобразователя (ЭОП-контроль) с последующей чрескожной фиксацией спицами. Однако в случае импрессии суставной поверхности этот метод не применим, кроме того, есть определенная вероятность развития осложнений, таких, как повреждение спицами сухожилий, срединного и поверхностной ветви лучевого нервов. Использование методики в обязательном порядке требует проведение иммобилизации конечности в послеоперационном периоде до сращения отломков.
В настоящее время основными методами хирургического лечения тяжелых переломов дистального отдела лучевой кости являются:
- внеочаговый наружный остеосинтез [чаще] используют для лечения многооскольчатых внутрисуставных переломов, открытых переломов в сочетании с повреждением мягких тканей; применяют различные модификации спицевых и стержневых аппаратов внешней фиксации, основным недостатком которых является длительная неподвижность в лучезапястном суставе и неточное восстановление анатомии суставных поверхностей лучезапястного пространства;
- погружной внутренний остеосинтез с использованием накостных пластин является ведущим оперативным методом лечения широкого спектра внутрисуставных переломов (по классификации АО — В.2, В.3, С.1-3), также применим и после неудачной попытки закрытой репозиции внесуставных переломов и при вторичном смещении в гипсовой повязке.
Для проведения открытого устранения смещения и последующей фиксации отломков используют тыльный и ладонный оперативные доступы. С анатомической точки зрения, последний наиболее благоприятен для остеосинтеза, и его выполняют в большинстве случаев. Предпочтительно использование пластин с угловой стабильностью и блокированием. Данные металлические конструкции создают условия для наиболее точного восстановления взаимоотношения в лучезапястном и дистальном лучелоктевом суставах, обеспечивают прочную фиксацию отломков, позволяют вообще отказаться от иммобилизации и начать ранние движения в суставах. Необходимо помнить о том, что при открытой репозиции и любом варианте остеосинтеза возможны осложнения со стороны послеоперационной раны.
Разработан также вариант интрамедуллярного остеосинтеза дистального метаэпифиза лучевой кости стержнем с блокированием, но он достаточно дорог, технически сложно выполним и имеет узкие показания при данной локализации.
Источник: http://doctorspb.ru/articles.php?article_id=2708
Перелом дистального метаэпифиза лучевой кости (перелом лучевой кости «в типичном месте»): симптомы, диагностика, лечение в ЦКБ РАН
Перелом дистального метаэпифиза лучевой кости («луч в типичном месте»)
Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку.Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть поджаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили консервативно, т. е.
в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром.
К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть увеличен.
Консервативное лечение перелома лучевой кости в типичном месте (гипсовая повязка)
При переломах без смещения можно предложить консервативное лечение – в гипсовой повязке. Средний срок пребывания в гипсе – 6-8 недель. Это редко проходит для конечности бесследно — после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением в гипсе может произойти вторичное смещение отломков.
Оперативное лечение перелома лучевой кости в типичном месте (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость полностью срастается примерно за 6-8 недель. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже спустя 1-2 недели после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации – пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами; спицами.
В ряде случаев при выраженном отеке накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально изготовленной для данного сегмента. После сопоставления отломков пластина фиксируется винтами к поврежденной кости. После установки пластины накладываются на кожу накладываются швы на 2 недели, а также гипсовая лонгета примерно на тот же срок.
После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для более быстрого срастания костей, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в амбулаторном режиме спустя 2 недели. Рука носится в возвышенном положении на косыночной повязке.
Необходимости в удалении пластины нет.
Аппарат внешней фиксации
В ряде случаев – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи).
В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой).
Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы, однако за аппаратом нужно следить – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в лонгете, потом пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после рентген-контроля, в условиях стационара.
Операция снятия аппарата внешней фиксации не занимает много времени и достаточно легко переносится пациентом. Средний срок госпитализации 5-7 дней, длительность больничного листа – около 1,5 месяцев.
Перевязки надо делать через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами, или винтами
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. Примерно на 2 недели накладывается гипсовая лонгета, затем человек начинает разрабатывать руку. Спустя 6-8 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантов, удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной.
Кость разобщается, выставляется в правильное положение и фиксируется.
Если есть зона дефекта кости – например, если кость срослась с укорочением, этот дефект заполняется либо собственной костью человека (трансплантат берется, как правило, из гребня подвздошной кости), либо искусственной костью, которая за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное и восстановительное лечение при застарелых и неправильно сросшихся переломах дистального метаэпифиза лучевой кости аналогичны описанным выше. Однако, учитывая застарелый характер повреждения, может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые иннервируют всю верхнюю конечность (отвечают за ее чувствительность и движения), и рука полностью немеет.
Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол, и во время операции человек спит своим сном. Возможно применение общей анестезии.
Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции.
Источник: https://www.ckbran.ru/cure/musculo-skeletal-system/travmy/perelom-distalnogo-metaepifiza-luchevoj-kosti-perelom-luchevoj-kosti-v-tipichnom-meste
Научный журнал Современные наукоемкие технологии ISSN 1812-7320 "Перечень" ВАК ИФ РИНЦ = 0,909
1 Ардашев И.П. Дроботов В.Н. Иванов А.В. Истомин М.В. Веретельникова И.В.
Частота осложнений после консервативного лечения достигает 30% и более [Семенкин О.М. с соавт., 2006, 2008].
Неправильное сращение отломков приводит к нарушению оси соотношений длин костей предплечья, угловые и ротационные смещения дистального отломка лучевой кости приводит к потере конгруэнтности суставных поверхностей и неравномерному распределению нагрузки в лучезапястном и лучелоктевом суставах.
В результате происходит подвывих запястья с нарушением функции, перегрузки связочного аппарата и не физиологической осевой компрессии локтевой части лучезапястного сустава, развитие деформирующего остеоартроза.
Это приводит к болевому синдрому, уменьшению объема движений в лучезапястном суставе, снижению силы схвата и функции кисти [Jenkins N.H. et al., 1988; Fernandez D.L., 1993; Ring D. et al., 1997, 2002].
Одним из серьезных осложнений переломов дистального метафиза лучевой кости является комплексный регионарный болевой синдром (КРБС), который встречается по данных разных авторов от 7 до 37% случаев [Крупаткин А.И.
с соавт., 2003]. В основе патогенеза лежат гемодинамические регуляторные расстройства [Котен-ко В.В. с соавт., 1987; Крупаткин А.И. с соавт., 2005, 2006], а также нейродистрофический синдром [Голубев В.Г. с соавт.
, 2006].
Основными клиническими проявлениями КРБС служат стойкий болевой синдром при физической нагрузке, вегетативные и сосудистые нарушения; ограничение объема движений кисти и особенно пальцев, остеопороз.
Этот термин был предложен в 1996 г. международной группой по боли взамен использовавшихся ранее терминов «посттравматическая дистрофия руки», «синдром Зудека», «каузалгия» и другие [Janing W. et al., 1996].
Суставная инконгруэнтность рассматривается в качестве важной предпосылки неблагоприятного функционального результата [Knirk J.L. et al., 1986; Bradway J.K. et al., 1989; Catalano L.W. et al., 1997].
Неправильно консолидированные переломы дистального отдела лучевой кости считаются показанием для проведения остеотомии [Jupiter J.B. et al., 1996; Gonsales del Pino et al., 1996; Marx R.G. et al., 1996; Thivaios G.C.
et al., 2003].
Появление более совершенных визиализирующих методов диагностики (в особенности, трехмерной реконструкции при КТ), а также плоских имплантатов для фиксации небольших суставных фрагментов, стимулировали интерес к хирургической коррекции неправильно консолидированных переломов дистального отдела лучевой кости [Promersberger Kare-Josef et al., 2006].
При лечении неправильно консолидированных переломов дистального отдела лучевой кости применяется несколько методов.
Одни авторы после корригирующей остеотомии для стабилизации используют аппараты наружной фиксации (чрескостный внеочаговый остеосинтез), включая стержневые и спицевые конструкции [Сакалов Д.А., 1995; Бондаренко Е.А., 2001; Аль-Али Асат, 2003; Мельников В.С. с соавт., 2008; Egol K. et al.
, 2008; Неверов В.А. с соавт., 2009]. Другие авторы применяют открытую корригирующую остеотомию с внутренним остеосинтезом ладонными и тыльными пластинами с угловой стабильностью [Семенкин О.М. с соавт., 2006, 2008].
Ладонные блокирующие пластины приобретают наибольшую популярность в качестве метода фиксации, посольку ладонный доступ обеспечивает широкий обзор дистального отдела лучевой кости, таким образом, облегчая репозицию фрагментов перелома [Orbay J.L. et al., 2006; Kevin C. уt al., 2007].
Остеотомия при неправильно сросшихся суставных повреждениях показана в тех случаях, когда имеет место подвывих в лучезапястном суставе при неправильно консолидированном внесуставном переломе.
В случаях клинически выраженном неправильном сращении внутрисуставного перелома с высокой вероятностью быстрого развития дегенерации суставных поверхностей [Ring D. et al., 2002].
К основным показаниям к операции относятся: суставная инконгруэнтность в коронарной плоскости с подвывихом в лучезапястном суставе; суставная инконгруэнтность (максимальное несоответствие или промежуток) ≥ 2 мм по данным рентгенографии в прямой проекции [Wright T.W., 2004; Promezsberger K.J. et al., 2006].
Противопоказаниями к операции относятся выраженный артроз и пациенты старше 70 лет, у которых функция в лучезапястном суставе удовлетворительная [Knirk J.S. et al., 1986; Fernandez D.L., 1993; Jupiter J.B. et al., 1996; Ring D. et al., 2002].
Материал и методы
В Кемеровской городской клинической больнице № 3 с января 2006 г. по июль 2008 г. были прооперированы 50 пациентов с неправильно консолидированными переломами дистального отдела лучевой кости. Возраст пациентов от 21 до 80 лет. Срок с момента травмы до операции варьировал от 4 недель до 2 лет. Из них количество женщин составили 76% (38 человек), мужчин 24% (12 человек).
- Основными жалобами пациентов при поступлении были: деформация лучезапястного сустава, ограничение супинации, болевой синдром при физической нагрузке и в покое, снижение силы схвата кисти.
- Показаниями к оперативному лечению были: боль в запястье, снижение силы схвата кисти, ограничение движений в лучезапястном суставе, штыкообразная деформация лучезапястного сустава, деформирующий артроз лучезапястного сустава, признаки нестабильности запястья.
- Противопоказаниями к корригирующей остеотомии явились: диффузный остеопороз, дегенеративно-дистрофические изменения в лучезапястном суставе.
- В предоперационном периоде были проведены: рентгенография, трехмерная компьютерная томография с реконструкцией (в сагиттальной и фронтальной) плоскостях, УЗДГ, электромиография предплечья и кисти.
Операцию выполняли под жгутом под контролем электронно-оптического преобразователя (ЭОП).
Производилась корригирующая остеотомия, открытая репозиция и остеосинтез лучевой кости Т-образными АО пластинами диаметром 3,5; 2,4 мм, пластинами с угловой стабильностью (LCP) из тыльного доступа 6 пациентов (12%) и ладонного доступа 44 пациента (88%).
Замещение дефекта кости восполняли аутотрансплантатом из гребня подвздошной кости — 8 (16%) человек, имплантатом из никелида-титана — 12 (24%) человек, заменителем костной ткани (ChronOss) — 26 (52%)человек, укорачивающая остеотомия локтевой кости с остеосинтезом пластиной LCP — 4 (8%) человека.
Результаты
При оценке отдаленных результатов лечения были изучены клинические данные, включая механизм травмы и оценку по функциональной шкале (DASH) утраты трудоспособности плеча, предплечья и руки [Hudak K. Et al., 1996]. Отдаленные результаты были прослежены у 42 больных на протяжении 2 лет.
Через 12 месяцев после операции болевой синдром полностью отсутствовал у 35 пациентов. У 5 больных отмечался болевой синдром после физической нагрузки. У всех пациентов достигнута нормальная функция и объем движений в кистевом суставе. Отличный результат лечения получен у 9 больных, хороший — у 30, удовлетворительный — у 3.
Обсуждение
Переломы дистального отдела лучевой кости представляют часто встречающуюся патологию. По мере старения человека и распространенности различных видов спорта частота этого вида повреждений увеличивается.
Несмотря на существующее мнение о том, что эти переломы хорошо поддаются консервативному лечению, взгляд на данную патологию изменился в связи с ухудшением результатов лечения [Egol K. et al., 2008].
Отмечается, что при любом виде лечения функциональный результат значительно лучше, когда достигается правильное соотношение суставных поверхностей [Trumble T.E. et al., 2005; Egol K. et al., 2008].
Последние разработки в области технологии изготовления блокирующих пластин позволили использовать их для лечения неправильно консолидированных переломов дистального отдела лучевой кости [Orbay J. et al., 2004, 2006; Liporace F.H. et al., 2005; Rosental T.D. et al., 2006; Egol K. et al., 2008].
Ладонные пластины с угловой стабильностью для фиксации переломов дистального отдела лучевой кости используются с целью создания опоры субхондральной кости суставных фрагментов.
Они обеспечивают фиксацию переломов с разрушенным метафизом путем создания субартикулярной опоры с угловой стабильностью в дистальной субхондральной кости без необходимости применения костного трансплантата [Orbay J. et al.
, 2002, 2004; Smith D.W. et al., 2005; Rosental T.D. et al., 2006].
В отличие от ладонных пластин, при использовании тыльных пластин имеет место нарушение нормального соотношения сухожилий разгибателей и костей, а также трение тыльных сухожилий о металлические конструкции, это приводит к адгезии, тендосиновиту и разрыву сухожилий разгибателей до 50% случаев [Axelrod T.S. et al., 1990; Hahnloser D. et al., 1999; Khanduja V.N. et al., 2005; Liporace F.A. et al., 2005; Keller M. et al., 2006; Chung K.C. et al., 2006].
Ладонные пластины имеют уникальные преимущества при лечении переломов дистального отдела лучевой кости у пожилых пациентов с остеопорозом [Orbay J. et al., 2004].
В настоящее время пожилые люди более здоровые, имеют большую продолжительность жизни и надеются на более активное выздоровление, чем раньше.
Неудачная репозиция и стабилизация переломов у пожилых пациентов приводит к их неудовлетворенности, болевому синдрому, ригидности и потери функции [Smith D.W. et al., 2005].
Таким образом, при неправильно консолидированных переломах ДМЭЛК, осложняющиеся болевым синдромом, ограничением функции кисти, косметическими дефектами, целесообразнее проводить хирургическое лечение — корригирующую остеотомию и стабильную фиксацию. Использование ладонных пластин с угловой стабильностью позволяет осуществить раннюю реабилитацию и максимально восстановить функцию поврежденной конечности.
Библиографическая ссылка
Ардашев И.П., Дроботов В.Н., Иванов А.В., Истомин М.В., Веретельникова И.В. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ НЕПРАВИЛЬНО КОНСОЛИДИРОВАННЫХ ПЕРЕЛОМОВ ДИСТАЛЬНОГО МЕТАЭПИФИЗА ЛУЧЕВОЙ КОСТИ // Современные наукоемкие технологии. – 2009. – № 12. – С. 19-21;
URL: http://top-technologies.ru/ru/article/view?id=25876 (дата обращения: 18.10.2019).
Источник: https://top-technologies.ru/ru/article/view?id=25876
Перелом дистального метаэпифиза лучевой кости
Переломы лучевой кости со смещением или без него требуют квалифицированной медицинской помощи. Однако до прибытия врачей пострадавшему необходимо оказать первую помощь, и людям без медицинского образования приходится решать, что делать, самостоятельно. Первая доврачебная помощь предполагает следующие действия:
- Обездвижить травмированную конечность методом наложения шины: в качестве нее можно использовать любой плоский твердый предмет, например обычную доску.
- Если имеет место открытый перелом, рану следует обработать любым антисептическим раствором.
- К месту травмы приложить холодный компресс на двадцать минут.
- Доставить пострадавшего в травмпункт или вызвать скорую помощь.
Оскольчатый перелом лучевой кости характеризуется повреждением сразу нескольких ее участков. Он может сопровождаться травматизацией близлежащих мышечных и нервных тканей, а также сосудов, если происходит перемещение частей кости. Именно поэтому дело первой важности – обездвижить, а также зафиксировать конечность в неподвижном положении.
Лечение перелома лучевой кости
Все переломы, и в том числе травма лучевой кости, подразумевают поэтапное лечение. Оно происходит следующим образом:
- Для начала оказывается первая помощь, которая подразумевает уменьшение болевых ощущений. При этом пораженная часть должна оставаться в состоянии покоя. Необходимо предотвратить повреждение мягкой ткани. При закрытом переломе конечность фиксируется так, чтобы положение было безопасным. Если произошел открытый перелом, то останавливается кровотечение, а на пораженную область накладывается защитная повязка. Далее больной транспортируется в больницу.
- Второй этап подразумевает оценку состояния травмы, чтобы определить методы дальнейшего лечения. Все необходимо сделать так, чтобы исключить возможные осложнения. На этом этапе конечность иммобилизуется, чтобы предотвратить возможность смещения частей пострадавшей кости.
- На третьем этапе производится помощь травматологом, который производит восстановление всех функций и анатомического склада пострадавшей конечности. После перелома необходимо срастить части кости правильно и сохранить чувствительность всех пальцев.
Перед проведением лечения обязательно делается рентген. С помощью снимка оценивается целостность шиловидного отростка, головки сустава, а также выясняется, сместились ли фрагменты кости.
Очень важно правильное их соединение, так как если кости срастаются неправильно, то подвижность руки, скорее всего, будет ограничена, а также может пострадать ее внешний вид.
При переломе лучевой кости часто используют аппаратную методику репозиции (вправления). Поврежденные фрагменты вправляются под местной анестезией, после чего используются специальные приспособления – аппараты Эдельштейна, Соколовского и т.д. После завершения репозиции на предплечье накладывается лангетная повязка.
Такой метод популярен при открытых переломах. Период использования аппарата составляет 4–6 недель.
Дополнительные моменты
Внешняя аппаратная фиксация является самым распространенным на сегодняшний день видом лечения. Подразумевает она установку аппарата компрессионно-дистракционного остеосинтеза на пораженную конечность.
То есть через кожу вводятся спицы в части сломанной кости и закрепляются они на раме цилиндрической формы. В нее же помещается конечность пациента, при этом сломанная кость выкладывается так, чтобы получилось принимаемое положение скелета руки до перелома, и крепится.
Таким образом, конечность находится в раме до образования мозоли, соединяющей пострадавшие участки.
Несмотря на то что данная методика является самой молодой и даже на сегодняшний день экспериментальной, она способна восстановить кость даже из самой сложной формы перелома. Но тут есть и существенный минус, ведь есть риск получения инфекционного осложнения.
Реабилитационный период
Этот период начинается еще во время ношения гипсовой повязки, поскольку уже тогда необходимо начинать восстанавливать работоспособность поврежденной конечности. Восстановление после перелома лучевой кости со смещением в целом занимает 1,5–2 месяца в зависимости от сложности травмы, а также готовности больного активно работать над собственным выздоровлением.
Шевеление пальцами, поднятие руки обычно разрешается уже через 7–10 дней после накладывания гипса, но этот момент лучше согласовать с лечащим врачом.
После снятия гипса, чтобы восстановить подвижность конечности, необходимо использовать комплекс особых упражнений, массаж, а также физиотерапевтические процедуры. Применение нового метода реабилитации необходимо предварительно обсудить со специалистом.
ПОДРОБНЕЕ ПРО: Бокс после перелома Видео! — www.fassen.net-Видео сёрфинг
Реабилитация будет включать также соблюдение специальной диеты. Естественно, если сломала руку бабушка, период, за который срастется кость и произойдет полное заживление, будет значительно дольше, чем у 25-летнего парня, но эти моменты также поддаются корректировке.
Правильные нагрузки
Первые упражнения лучше всего выполнять в воде комфортной для человека температуры. Рука должна быть погружена в ванную или глубокий таз до локтя, при этом кистью следует плавно двигать вверх и вниз, шевелить пальцами.
Через неделю после начала водной гимнастики можно начинать выполнять упражнения за столом:
- Выполнение сгибательных и разгибательных движений кистью, когда рука до локтя располагается на поверхности стола.
- Фиксированные повороты раскрытой ладони в том же положении, при которых поверхности стола касается каждое ее ребро поочередно.
Стоит обязательно обсудить с врачом, можно ли делать повороты кистью и на сколько градусов. Поскольку слишком раннее использование таких упражнений может стать причиной повторного смещения кости или ее головки. Так, изначально разрешают шевелить всеми пальцами, кроме большого, чтобы не вызвать смещение костей напряжением мышц.
Чуть позже добавляют подъемы руки над головой, сгибание ее в локте, вытягивание назад. Лечебную гимнастику можно дополнить использованием теннисного мяча, если не слишком быстро бросать его о стену, а затем ловить.
Главное, помнить, что разрабатывать руку после такой травмы необходимо плавно, постепенно и мягко. Дополнительные примеры лечебных упражнений можно почерпнуть из видео ниже.
Реабилитационные упражнения должны способствовать восстановлению мелкой моторики пальцев. Можно мять ладонью пластилин или перебирать крупу, четки.
Эти несложные манипуляции делают как правой, так и левой рукой. Рекомендуется собирать спички, пазлы и т.д. Эти упражнения будут одинаково полезны для ребенка, взрослого или пожилого человека.
Если делать их ответственно и регулярно, то перелом срастется быстрее, а подвижность руки будет на прежнем уровне.
Физиотерапевтические методы и массаж
Физиотерапия при переломах подразумевает применение ультрафиолетового облучения, кальциевого электрофореза, а также теплового прогревания. Воздействие теплом применяют относительно костей, которые уже срослись, при полном исключении развития воспаления сросшегося места.
ПОДРОБНЕЕ ПРО: Как определить ушиб или перелом руки самостоятельно?
Прогревание лучше делать до назначения ЛФК при переломе, чтобы обеспечить тканям безопасность при физической нагрузке.
Воздействие ультрафиолетом помогает ускорить выработку витамина Д, непосредственно необходимого для правильного кальциевого обмена, за счет этого кость на руке срастается быстрее. Кроме того, такая процедура чрезвычайно полезна при наличии раневых поверхностей, поскольку обеззараживает их, снимает воспалительные процессы, способствует скорейшему заживлению.
Методика особо актуальна при открытых переломах руки или ноги.
Электрофорез с кальцием способствует скорейшему его всасыванию именно туда, куда нужно – непосредственно к месту повреждения. Период, в течение которого заживает кость после перелома руки, в каждом случае свой, за сколько времени все придет в норму, зависит от множества факторов.
Но с кальциевым электрофорезом основное рубцевание костной ткани происходит значительно быстрее, особенно у возрастных людей и женщин.
Источник: https://momentpereloma.ru/perelomy/perelom-distalnogo-metaepifiza/